Die Periimplantitis oder auch periimplantäre Entzündung ist eine Zahnbettentzündung im Bereich eines Zahnimplantats. Darum wird sie auch Zahnimplantat-Entzündung genannt. Dieser Begriff ist nicht ganz korrekt, wie wir später noch sehen werden. Meist sind Bakterien, seltener auch Pilze für die Entstehung der Entzündung verantwortlich. Schreitet die Entzündung fort, kann das zur Lockerung und damit zum Verlust des betroffenen Implantates führen. Darum ist es wichtig, eine Periimplantitis möglichst früh zu erkennen und möglichst früh mit der Periimplantitis-Behandlung zu beginnen. Dann sind die Heilungschancen am größten.
Inhaltsverzeichnis
Weltweit steigt die Zahl gesetzter Zahnimplantate. Allein in Deutschland werden mittlerweile etwa 1,3 Millionen Zahnimplantate gesetzt. Vor 20 Jahren waren es nur 380.000 Implantate. Durch diese steigende Anzahl an Implantaten kommt es auf der einen Seite häufiger zur Entstehung von Komplikationen wie Periimplantitis und periimplantärer Mukositis. Die weitaus meisten Implantationen verlaufen ohne Komplikationen. Ein wichtiger Faktor dabei ist die Erfahrung des Implantologen oder der Implantologin – also wie viele Implantate der behandelnde Zahnarzt oder die Zahnärztin bereits gesetzt hat.
Mit der Zahl der gesetzten Implantate und mit der Zahl behandelter periimplantärer Entzündungen wächst auf der anderen Seite die Erfahrung beim Erkennen, Vermeiden und Behandeln der Periimplantitis. Wissenschaftliche Studien, Beobachtungen, ständig verbesserte Diagnose- und Therapiemethoden und wirksame Medikamente bewirken immer bessere Behandlungserfolge.
Damit Sie rechtzeitig und richtig handeln können, geben wir Ihnen in diesem Artikel ausführliche Informationen über alles, was Sie als Patient oder Patientin mit einem Zahnimplantat über Periimplantitis wissen sollten. Jeder Abschnitt beantwortet eine bestimmte Fragestellung. Dadurch können Sie einzelne Kapitel überspringen und nur das lesen, was Sie aktuell beschäftigt.
Sie erfahren in diesem Artikel unter anderem,
Periimplantitis-Bilder in diesem Artikel zeigen Ihnen mögliche Verläufe der Entzündung und einzelne Schritte der Behandlung. Bei Fragen oder wenn Sie vermuten, unter einer Zahnbettentzündung im Bereich eines Zahnimplantats zu leiden, sind wir gern für Sie da. Zögern Sie bitte nicht. Je früher eine Periimplantitis erkannt wird, umso erfolgreicher ist die Behandlung!
Auch, wenn die Periimplantitis-Therapien im Laufe der Zeit durch Erfahrungen und Wissenszuwachs immer besser werden, kann eine unbehandelte oder zu spät behandelte periimplantäre Entzündung zum Verlust des Implantats führen. Zwar ist selbst dann zum Beispiel durch Einsatz von Knochenersatz eine prothetische Neuversorgung möglich. Doch der Erhalt des vorhandenen Implantats ist die weitaus bessere und angenehmere Option.
Mit einer frühen Diagnose und einer frühen Therapie haben Sie die größten Chancen auf eine schnelle und vollständige Heilung. Gern erklären wir Ihnen persönlich, was Sie zur Vorbeugung einer Zahnbettentzündung machen können. Denn wie bei einer Parodontitis kann die richtige Mundpflege die Entstehung von Entzündungen im Mundraum verhindern. Vereinbaren Sie einfach einen Beratungstermin in unserer Zahnarztpraxis.
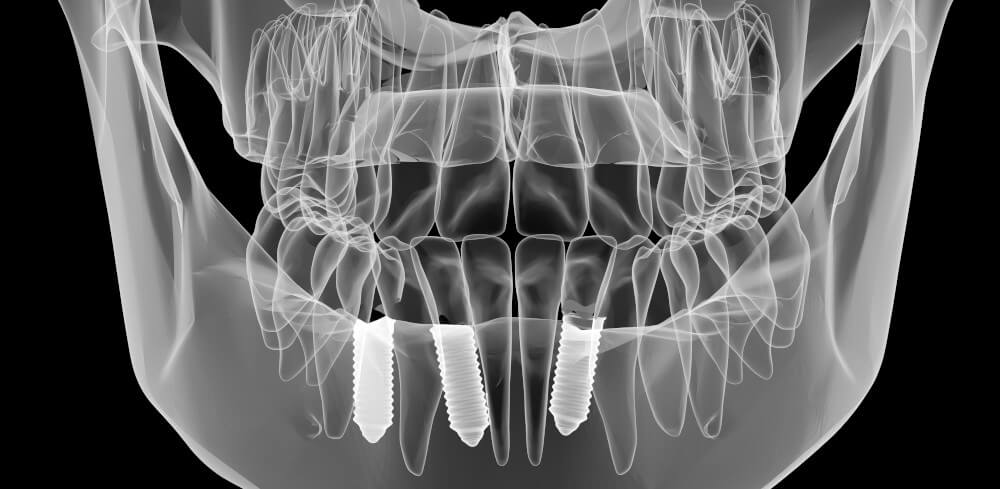
Die Periimplantitis ist eine Entzündung rund um ein Zahnimplantat, bei der neben dem Zahnfleisch auch der Kieferknochen betroffen sein kann. Laut Definition der 15. Europäischen Konsensuskonferenz (EuCC) ist eine Periimplantitis oder periimplantäre Erkrankung „ein entzündlicher pathologischer Prozess, der das Weich- und/oder Hartgewebe um osseointegrierte Implantate betrifft.“ [1]
Die Bezeichnung Zahnimplantat-Entzündung ist also nicht ganz richtig, da es sich um eine Zahnbettentzündung rund um ein Implantat handelt. Das Zahnimplantat selbst kann sich nicht entzünden.
„Osseointegriert“ nennt man ein Zahnimplantat, das in direktem und funktionellem Kontakt zum Kieferknochen steht. Die Osseointegration, also die stabile Verankerung des Implantats im Kieferknochen, ist die wichtigste Voraussetzung für die langfristig erfolgreiche Implantation. [2]
Unabhängig davon, wie sorgfältig der Arzt oder die Ärztin und das Team arbeiten – jeder operative Eingriff birgt Risiken während und nach der Operation. Die Periimplantitis ist eine der möglichen postimplantologischen Komplikationen. Der Periimplantitis geht eine unerkannte oder unbehandelte periimplantäre Mukositis voraus. Im folgenden Abschnitt erfahren Sie, was genau der Unterschied zwischen Periimplantitis und periimplantärer Mukositis ist.
Die Periimplantitis und die periimplantäre Mukositis unterscheiden sich hinsichtlich der Ausbreitung der entzündlichen Prozesse. Bei der periimplantären Mukositis ist „nur“ die Schleimhaut, also das Zahnfleisch, rund um das Implantat betroffen. Zahnärzte und Zahnärztinnen sprechen hierbei vom suprakrestalen Weichgewebe.
Die Mukositis entspricht einer Gingivitis beim natürlich gewachsenen Zahn. In beiden Fällen führt die Entzündung unbehandelt zum Zahnfleischschwund. Mit einer professionellen Zahnreinigung und einer regelmäßigen intensiven Mundpflege klingt wie die Gingivitis auch die periimplantäre Mukositis in der Regel innerhalb einiger Tage ab. Sollte das nicht der Fall sein, vereinbaren Sie bitte einen Termin in unserer Klinik.
Wird eine periimplantäre Mukositis nicht rechtzeitig behandelt, kann daraus eine schwere Periimplantitis entstehen. Im Unterschied zur periimplantären Mukositis ist bei der Periimplantitis auch das Knochengewebe betroffen. Im Vergleich zum natürlichen Zahn ist bei einem Implantat die Entzündung heftiger in ihrer Ausprägung und sie schreitet schneller voran. Ohne Behandlung oder falsch behandelt kommt es zum Knochenabbau und im schlimmsten Fall zur Explantation. [3]
In den weitaus meisten Fällen ist heutzutage eine Periimplantitis heilbar. Die Chancen einer Heilung sind besonders hoch, wenn die Erkrankung frühzeitig erkannt und frühzeitig behandelt wird. Doch es gibt – wie bei vielen anderen Krankheiten – auch Ausprägungen der periimplantären Entzündung, die therapieresistent sind. Im schlimmsten Fall kommt es dann infolge des fortschreitenden Knochenabbaus zu einer Explantation und damit zum Verlust des betroffenen Zahnimplantats beziehungsweise des Implantataufbaus. Jedoch kann dank umfangreicher Erfahrungen, modernster Technologien und Materialien der Implantologe oder die Implantologin selbst im Fall des Implantatverlustes oft einen erneuten Knochenaufbau durchführen und ein neues Implantat setzen.
Im nächsten Abschnitt erfahren Sie, wie eine Periimplantitis entsteht, welche Risikofaktoren es gibt und wie häufig eine periimplantäre Entzündung vorkommt.
Primär auslösender Faktor einer Periimplantitis ist ein Biofilm, ein Zusammenschluss aus unterschiedlichen krankheitserregenden Bakterienstämmen. Die Stoffwechselvorgänge der Bakterien führen zu Plaquebildung im Bereich des Implantats. Einige diese Erreger können sogar Antibiotika neutralisieren – durch bestimmte Stoffe, die sie freisetzen. [4]
Dass die schädlichen Bakterien überhandnehmen, liegt an einem Ungleichgewicht in der Mundflora. Bakterien besiedeln unseren gesamten Körper – von innen und von außen. Viele dieser Bakterienstämme sind nützliche „Lebenspartner“ des Menschen. Allein unser Mikrobiom im Darm wiegt rund zwei Kilogramm. Forscher schätzen ihre Anzahl auf 100 Billionen. Das ist eine 1 mit 14 Nullen. Diese enorme Anzahl an verschiedenen Darmbakterien hilft zum Beispiel dabei, bestimmte Nährstoffe besser aufzunehmen. Sie bilden außerdem das für die Blutgerinnung wichtige Vitamin K und die Mikroorganismen unterstützen unser Immunsystem.
Auch im Mundraum hat jeder gesunde Mensch eine Bakterienflora. Diese besteht aus mehr als 800 Arten von Bakterien. Sie bilden den sogenannten Biofilm. Ein intakter Biofilm schützt uns vor Krankheitserregern. Raue Oberflächen am Implantat begünstigen die bakteriellen Ablagerungen. [5]
Nehmen jedoch die Krankheitserreger im Mund überhand, kann das Gleichgewicht der Mundflora gestört werden. Es bilden sich schädliche Bakterienbeläge, die Entzündungen auslösen. Das beginnt zunächst an der Mundschleimhaut. Diese Entzündung zum Beispiel rund um eine implantatgetragene Krone nennt man periimplantäre Mukositis.
Die periimplantäre Mukositis beginnt oft schmerzlos. Es können sich Schwellungen, Rötungen und wunde Stellen bilden. Im weiteren Verlauf kann es zu blutendem Zahnfleisch kommen oder es entsteht Eiter am Implantat. Auch Schmerzen am Rand des Implantats deuten auf eine Mukositis hin. Das Zahnfleisch wird empfindlicher. Einige Patientinnen und Patienten sprechen von einem Brennen im Mund. Die Mukositis ist eine der häufigen Nebenwirkung einer Strahlen- oder Chemotherapie bei Krebspatientinnen und -patienten.
Sollte Ihnen eines oder mehrere dieser Symptome auffallen, vereinbaren Sie bitte umgehend einen Untersuchungstermin beim Implantologen oder bei der Implantologin. So können Sie gemeinsam mit Ihrem behandelnden Arzt oder der Ärztin ein Fortschreiten der Entzündung verhindern.
Bleibt eine periimplantäre Mukositis unbehandelt, ist die Wahrscheinlichkeit groß, dass sich die Entzündung auf das implantattragende Knochengewebe ausweitet. Dann spüren Sie Schmerzen im Kieferknochen. Die fortschreitende Entzündung kann schlussendlich zum Knochenschwund führen. Der Implantatträger wird sich infolgedessen lockern und ausfallen.
Da Implantate keinen Druck verspüren und keine Sensorik wiedergeben, werden periimplantäre Entzündungen und Knochenabbau oft erst spät bemerkt.
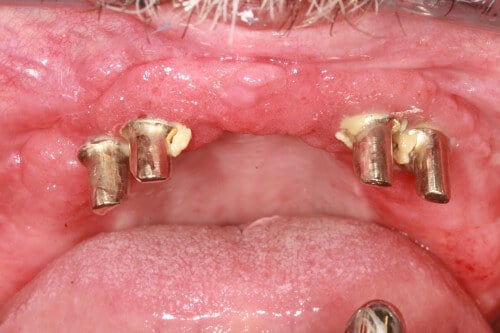
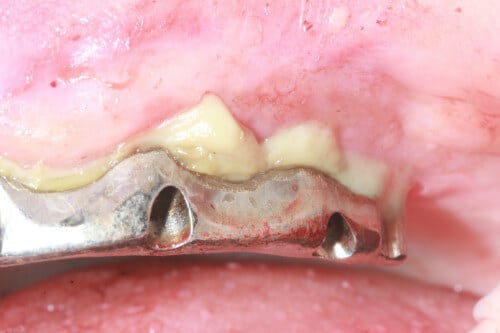
Auch angeborene Veranlagungen können das Risiko der Entstehung einer Periimplantitis begünstigen. So gibt es beispielsweise eine genetische Disposition, die eine besonders heftige Abwehr gegen mikrobielle Infekte hervorruft. Die überschießende entzündliche Reaktion verstärkt den Abbau von Weichgewebe und Knochen.
Haut, Knochen, Zähne und auch Sehnen, Knorpel sowie Blutgefäße bestehen zum großen Teil aus kollagenen Fasern. Mit einem Anteil von 30 Prozent ist Kollagen das wichtigste Eiweiß im Körper des Menschen. Typ-1-Kollagen bildet das Grundgerüst unserer Knochen. Typ2-Kollagen macht als sogenanntes Struktureiweiß unsere Haut und unser Bindegewebe elastisch.
Was wir auch wissen, ist, dass Nikotin die Bildung von Kollagen hemmt. Außerdem behindert der Konsum von Nikotin die Aufnahme von Kalzium. Beides hat negative Auswirkungen auf das Weichgewebe und auf die Knochensubstanz. [6]
Mittlerweile gibt es zahlreiche Studien, die den negativen Einfluss des Zigarettenkonsums auf die Lebensdauer eines Zahnimplantats zeigen. Die Studienergebnisse legen nahe, dass das Risiko des Implantatverlustes mit steigendem Zigarettenkonsum ebenfalls ansteigt. Der Effekt zeigt sich nicht sofort, sondern erst nach einem Zeitraum von mehr als 5 Jahren. 10 Jahre nach dem Einsetzen des Implantats tragen 94 % der Nichtraucher ihr Implantat noch, während es bei den Rauchern nur noch 78 % sind. [7]
Als okklusale Überbelastung bezeichnet man die Implantatüberlastung durch ein akutes, einmaliges Trauma. Das kann ein Schlag gegen das Zahnimplantat sein oder der Biss auf ein Steinchen im Brot. Nur, wenn dieses Trauma äußerst heftig ausfällt, kann es laut aktuellem Stand der Wissenschaft eine Periimplantitis auslösen. Weniger heftige okklusale Überbelastungen lösen demnach allein keine Periimplantitis aus. Bei Vorhandensein einer Entzündung jedoch verstärken Traumata den Abbau von Knochenmaterial. Ohne bereits bestehende Entzündung kann eine nicht zu schwere Implantatüberlastung sogar zum Knochenaufbau führen. [8]
Hierbei geht es um die Ausstattung eines Patienten oder einer Patientin mit festem Zahnfleisch. Zur Definition der vorhandenen mukogingivalen Verhältnisse wird eine gedachte Linie verwendet, die Mukogingivallinie. Hier geht das mit der Knochenhaut verwachsene Zahnfleisch, die Gingiva, in die Mundschleimhaut über. [8]
Haben der Patient oder die Patientin besonders wenig Gingiva im Bereich eines geplanten Implantats kann durch eine Zahnfleischoperation Abhilfe geschaffen werden. Dabei dient der Zahnfleischaufbau auch der optimalen Rot-Weiß-Ästhetik. Als Rot-Weiß-Ästhetik bezeichnet man Erhalt und Wiederherstellung von gesunden Zähnen und gesundem Zahnfleisch sowie das harmonische Aussehen von Zähnen und Zahnfleisch. Es ist jedoch bisher nicht erwiesen, dass es einen Zusammenhang zwischen fehlender fixierter Gingiva und der ursächlichen Entstehung einer periimplantären Entzündung gibt. [9]
Der Kieferkamm oder auch Kieferkammfortsatz ist der zahntragende Fortsatz im Oberkiefer und im Unterkiefer. Er wird auch als Alveolarkamm bezeichnet, weil er die Alveolen genannten Zahnfächer enthält. Der Kieferkamm ist mit einer Haut beschichtet, die sich zwischen der unverhornten Schleimhaut im Inneren des Körpers und der verhornten Außenhaut einordnen lässt.
Der Kieferkamm kann von einer Alveolarkammatrophie betroffen sein. Atrophie bedeutet, dass der Knochen sich zurückbildet. Damit haben auch die natürlichen Zähne oder das Zahnimplantat weniger Halt. In diesem Fall kann vor dem Einsetzen eines Implantates ein Knochenaufbau vorgenommen werden. Dieser kieferchirurgische Eingriff wird auch als Augmentation bezeichnet. Bei einer Augmentation wird körpereigener, natürlicher oder künstlicher Knochen im Block oder als partikuliertes Knochenersatzmaterial eingesetzt.
Bisher gibt es keine Hinweise auf eine erhöhte Verlustrate der nach einem Knochenaufbau eingesetzten Implantate durch periimplantäre Entzündungen. [10]
Der Diabetes mellitus wird im Volksmund auch als Zuckerkrankheit bezeichnet. Man unterscheidet zwischen dem juvenilen oder auch Jugenddiabetes, dem Diabetes mellitus Typ 1 und dem Typ-2-Diabetes oder auch Erwachsenendiabetes. In beiden Fällen, nur aus unterschiedlichen Gründen produziert die Bauchspeicheldrüse nicht genug Insulin. Dadurch steigt der Zucker- oder besser: Glukosegehalt im Blut, was unbehandelt schwere Folgen nach sich zieht.
Mögliche Folgeschäden eines erhöhten Glukosegehalts im Blut durch unbehandelten oder schlecht eingestellten Diabetes sind zum Beispiel:
Für ein möglicherweise erhöhtes Risiko einer Periimplantitis sind besonders die letzten drei Punkte relevant: Wundheilungsstörungen, reduzierte Immunabwehr sowie parodontische Veränderungen am Zahnhalteapparat. Ist der Diabetes nicht unter Kontrolle, kommt es einerseits zum Verlust von Bindegewebe und Knochenmaterial. Andererseits sind die gesunden Reparaturmechanismen gestört. Laut einer Studie verdoppelt ein schlecht eingestellter Diabetes den Knochenverlust gegenüber Probanden mit gut eingestellten Werten. [11]
Fazit: Obwohl Diabetiker häufiger unter Komplikationen an ihren Zahnimplantaten leiden, müssen diese Patienten und Patientinnen nicht auf Zahnimplantate verzichten. Diabetikerinnen und Diabetiker sollten besonders auf ihre Mund- und Zahnhygiene achten und besonders auf Anzeichen einer periimplantären Mukositis und einer Periimplantitis achten. Außerdem sollten Sie eng mit ihren behandelnden Ärztinnen und Ärzten zusammenarbeiten. [12]
Als Osteoporose bezeichnet man einen Zustand, bei dem die Dichte der Knochen einen bestimmten Wert unterschreitet. Generell sind Frauen eher betroffen als Männer und ältere Menschen eher als jüngere. Eine Osteoporose erhöht infolge der geringeren Knochendichte das Risiko eines Knochenbruchs. Im Kiefer beeinflusst die Osteoporose den knöchernen Anteil des Zahnhalteapparates. Als schleichender Prozess wird eine Osteoporose oft erst spät erkannt. Zum Beispiel bei einer Knochenfraktur.
Der Einfluss einer Osteoporose auf die Entstehung einer periimplantären Entzündung war in der Forschung lange umstritten. [13] Mittlerweile gibt es mehrere Studien, die sich mit Osteoporose als möglichem Risikofaktor für eine Periimplantitis beschäftigen. Diese Studien zeigen keinen Unterschied zwischen Osteoporosepatienten und Nichtosteoporosepatienten hinsichtlich der Lebensdauer ihrer Zahnimplantate.
Die Einnahme verschiedener Medikamente im Zusammenhang mit der Osteoporose kann beim Setzen des Implantates Komplikationen verursachen. Hier ist insbesondere die Alendronsäure zu nennen. Sie gehört zur Gruppe der Bisphosphonate und wird zur Behandlung von Osteoporose und anderer Krankheiten wie zum Beispiel zur Tumortherapie eingesetzt. Hier sollte der Implantologe im Vorfeld einer Operation von den Patienten über eine Medikation informiert werden. Eine Zusammenarbeit mit einem Endokrinologen oder Onkologen ist hier erforderlich.
Rheuma ist ein Oberbegriff für mehr als 450 verschiedene Erkrankungen. So gibt es die entzündlichen rheumatischen Erkrankungen wie zum Beispiel die rheumatische Arthritis, degenerative Gelenk- und Wirbelsäulenerkrankungen, rheumatische Erkrankungen der Weichteile sowie Stoffwechselerkrankungen mit rheumatischer Komponente wie Gicht oder Osteoporose.
Laut aktuellem Stand der Forschung ist eine rheumatische Erkrankung kein Hinderungsgrund für eine Zahnimplantation. Jedoch sollte beachtet werden, dass Rheumamedikamente als Langzeitfolge eine Osteoporose auslösen können. Andere, immunsuppressive Medikamente können zu Wundheilungsstörungen führen. Wenn Sie unter Rheuma leiden, ein Implantat tragen oder eines wünschen, dann sprechen Sie mit Ihren behandelnden Ärztinnen und Ärzten über das Risiko einer periimplantären Entzündung und wie Sie dieser gemeinsam am besten vorbeugen können.
Bei einer Strahlentherapie im Bereich des Halses und des Kopfes kann es in seltenen Fällen zu einer sogenannten Osteoradionekrose am Ober- und Unterkiefer kommen. Dabei stirbt Knochengewebe ab, was zu Schmerzen, Schwellungen und sogar zu Kieferbrüchen führen kann. Nach heutigem Wissensstand kann eine Strahlentherapie die Entstehung einer periimplantären Entzündung begünstigen. Implantate im bestrahlten Bereich sowie Implantate nach Knochenaufbau haben Untersuchungen zufolge bei einer Osteoradionekrose eine schlechtere Überlebensrate als natürliche Zähne. Bei Patientinnen und Patienten, die so eine Therapie machten, muss der behandelnde Radioonkologe oder die Radioonkologin einbezogen werden. [14]
Damit Sie Ihr Implantat lange beschwerdefrei tragen können, sind regelmäßige Kontrolluntersuchungen elementar wichtig. Wie Sie im Abschnitt über die periimplantäre Mukositis lesen können, beginnen die Entzündungen am Implantat oft schmerzfrei, aber mit sichtbaren Symptomen. Bei einer Kontrolluntersuchung kann die beginnende periimplantäre Mukositis oder Periimplantitis erkannt und sofort behandelt werden.
Insbesondere die regelmäßige radiologische Kontrolle von Zahnimplantaten gehört zu den wichtigsten Untersuchungen, die dem Implantologen Aufschluss über eine Periimplantitis geben können.
Kontrolluntersuchungen lohnen sich. Patienten und Patientinnen, die mehrere Jahre nicht zur Kontrolluntersuchung erschienen, haben laut einer Studie ein mehr als doppelt so hohes Risiko, an einer periimplantären Entzündung zu erkranken. [15]
Auch die regelmäßige Mund- und Zahnhygiene ist unerlässlich für einen langfristigen Erfolg Ihres Implantats. Wie die richtige Mund- und Zahnpflege abläuft, erklären wir Ihnen im übernächsten Abschnitt.
Wie im Abschnitt über die periimplantäre Mukositis erklärt, beginnt die Periimplantitis mit einer Entzündung des Weichgewebes, die erst im späteren Verlauf auf die Knochensubstanz übergreift. Wie weit die Entzündung fortgeschritten ist, lässt sich anhand der Tiefe der Zahnfleischtaschen bestimmen. Dabei wird mittels einer Parodontalsonde geprüft, ob das Zahnfleisch blutet. Gesundes Zahnfleisch blutet nicht. Eine Blutung dagegen deutet auf eine Periimplantitis am Zahnimplantat oder eine Gingivitis oder Parodontitis am natürlichen Zahn hin. Eine Röntgenkontrolle gibt weiteren Aufschluss über die knöchernen Verhältnisse um das Implantat herum.
Je früher die beginnende Periimplantitis erkannt wird, umso einfacher und erfolgversprechender ist die anschließende Periimplantitis-Therapie. Spezielle Mundspüllösungen, eine professionelle Reinigung des betroffenen Zahnimplantates und eventuell die Gabe von Antibiotika lässt die beginnende Periimplantis in der Regel innerhalb weniger Tage oder Wochen abklingen. Bei einer ausgeprägten Periimplantis mit erforderlichem Knochenaufbau kann die Periimplantitis-Behandlung bis zu sechs Monate dauern.
Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenDie Regelmäßigkeit ist hier ein ausschlaggebendes Kriterium. Patienten mit Implantaten – insbesondere, wenn sie einem erhöhten Risiko ausgesetzt sind – sollten etwa alle vier Monate eine professionelle Reinigung der Implantataufbauten und der Oberflächen durchführen lassen.
Zur Reinigung der Zahnzwischenräume können Sie Zwischenraumbürsten verwenden oder ungewachste Zahnseide. Die generelle Anwendung von elektrischen Zahnbürsten ist bei Patienten mit einer Implantatversorgung essenziell. Für den Zahnfleischrand empfehlen wir eine Einbüschelbürste. Gern zeigen wir Ihnen die Produkte und deren Handhabung. Außerdem gibt es Studien, die empfehlen, die Zahnpastareste nicht auszuspülen, sondern nur auszuspucken. So können die Wirkstoffe in der Zahncreme besser greifen als nur durch den kurzen Kontakt beim Zähneputzen.
Um auch unsichtbare Risiken wie eine beginnende Mukositis, eine Osteoporose oder die Folgen eines schlecht eingestellten oder unbehandelten Diabetes auszuschalten, sind neben der Zahnpflege regelmäßige zahnärztliche Untersuchungen der beste Weg.




[1] 15. Europäische Konsensuskonferenz (EuCC) 2020 in Köln; 22. Februar 2020; Update Periimplantitis – periimplantäre Entzündungen und periimplantäre Erkrankungen; https://bdizedi.org/praxisleitfaden-2020-update-periimplantitis/; zuletzt besucht am 12. Januar 2022
[2] vgl. Universitätsklinikum Heidelberg; Osseointegration; https://shrtnr.link/klinikum-uni-heidelberg-osseointegration/; zuletzt besucht am 12. Januar 2022
[3] vgl. ZWP online, Dr. Christian Wehner und DDr. Gerlinde Durstberger, https://shrtnr.link/zwp-online-mukositis-periimplantitis/, Periimplantäre Mukositis und Periimplantitis, 3. Juli 2018, zuletzt besucht am 12. Januar 2022
[4] vgl. Frank Schwarz, Jürgen Becker, Periimplantäre Entzündungen: Ätiologie, Pathogenese, Diagnostik und aktuelle Therapiekonzepte. Berlin 2007, Seite 42.
[5] vgl. NDR Ratgeber Gesundheit, https://www.ndr.de/ratgeber/gesundheit/Mundflora-staerken-und-schuetzen,mundflora100.html, zuletzt besucht am 12. Januar 2022
[6] vgl. Frank Schwarz, Jürgen Becker: Periimplantäre Entzündungen: Ätiologie, Pathogenese, Diagnostik und aktuelle Therapiekonzepte. Berlin 2007, Seite 52-54.
[7] vgl. ZMK Aktuell, Prof. Dr. Dr. Christian Walter, https://shrtnr.link/zmk-aktuell-risikofaktoren-periimplantitis/, 14.07.2021, zuletzt besucht am 12. Januar 2022
[8] vgl. https://flexikon.doccheck.com/de/Mukogingivallinie, Mukogingivallinie, 21.10.2016, zuletzt besucht am 12. Januar 2022
[9] vgl. Frank Schwarz, Jürgen Becker: Periimplantäre Entzündungen: Ätiologie, Pathogenese, Diagnostik und aktuelle Therapiekonzepte. Berlin 2007, Seite 55.
[10] vgl. Dentalmagazin, Dr. Dr. Dr. Oliver Blume, Dr. Michael Back, Dr. Teresa Born, https://shrtnr.link/dentalmagazin-kieferkammdefekte/, 13.06.2019, zuletzt besucht am 12. Januar 2022
[11] vgl. ZMK Aktuell, Prof. Dr. Dr. Christian Walter, https://shrtnr.link/zmk-aktuell-risikofaktoren-periimplantitis/, 14.07.2021, zuletzt besucht am 12. Januar 2022
[12] vgl. https://shrtnr.link/iww-periimplantis-diabetiker/, Diabetiker erleiden häufiger Komplikationen an ihren Zahnimplantaten, 14.11.2021, zuletzt besucht am 12. Januar 2022
[13] vgl. Frank Schwarz, Jürgen Becker, Periimplantäre Entzündungen: Ätiologie, Pathogenese, Diagnostik und aktuelle Therapiekonzepte. Berlin 2007, Seite 42.
[14] vgl. ZMK Aktuell, Prof. Dr. Dr. Christian Walter, https://shrtnr.link/zmk-aktuell-risikofaktoren-periimplantitis/, 14.07.2021, zuletzt besucht am 12. Januar 2022
[15] Costa FO, Takenaka-Martinez S, Cota LO, Ferreira SD, Silva GL, Costa JE: Peri-implant disease in subjects with and without preventive maintenance: a 5-year follow-up. J Clin Periodontol 39 (2), Seiten 173-181, 2012
Sie sehen gerade einen Platzhalterinhalt von Vimeo. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von YouTube. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr InformationenSie müssen den Inhalt von reCAPTCHA laden, um das Formular abzuschicken. Bitte beachten Sie, dass dabei Daten mit Drittanbietern ausgetauscht werden.
Mehr InformationenSie sehen gerade einen Platzhalterinhalt von ProvenExpert.com. Um auf den eigentlichen Inhalt zuzugreifen, klicken Sie auf die Schaltfläche unten. Bitte beachten Sie, dass dabei Daten an Drittanbieter weitergegeben werden.
Mehr Informationen