Bakterienbestimmung bei Parodontitis
Ein Bakterientest wird im Zusammenhang mit einer Parodontitis-Behandlung vorgenommen, kommt jedoch auch im Rahmen der Kariesdiagnostik und Implantologie zum Einsatz. Das Hauptaugenmerk dieses Textes liegt auf der Identifizierung von Parodontitis-Bakterien.
Manche Patienten sind nicht von der klassischen chronischen, oft gut behandelbaren Parodontitis, sondern von einer besonders hartnäckigen, besonders aggressiven Form der Parodontitis betroffen. Hierzu zählt beispielsweise die bereits bei Jugendlichen auftretende (juvenile) Parodontitis.
Die Mundflora: Ein Biotop für “gute” und “schlechte” Keime
Anaerobe Bakterien: Wegbereiter für und Verursacher von Parodontitis
Anders als die meist “guten” aeroben Bakterien benötigen die moderat bis sehr schädlichen anaeroben Bakterien, die durch einen Bakterientest identifiziert werden können, keinen Sauerstoff, um zu überleben. Bei den anaeroben Bakterien unterscheiden wir zwei Arten:
- Fakultativ anaerobe Bakterien können mit und ohne Sauerstoff überleben (Beispiele: Aggregatibacter actinomycetem comitans, Eikenella corodens).
- Obligat anaerobe Bakterien sterben bei Sauerstoffkontakt ab. Sie befinden sich deshalb vor allem in versteckten Mundbereichen wie zum Beispiel tief in den Zahnfleischtaschen sowie am Zahnfleischsaum im Spalt zwischen Zahnfleisch und Zähnen (Beispiele: Porphyromonas gingivalis, Treponema denticola).
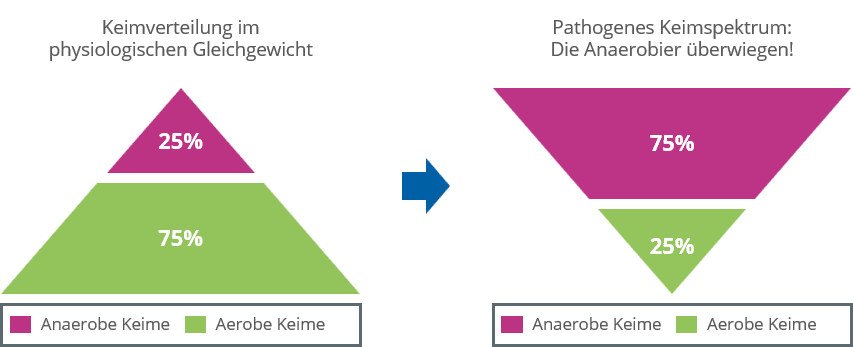
Da die fakultativ anaeroben Bakterien ohne Sauerstoff auskommen können, fühlen sie sich auch in den Zahnfleischtaschen wohl. Sie leben als Zweitbesiedler von den Stoffwechselprodukten der “guten” aeroben Erstbesiedler”, verursachen allein aber nur selten Parodontitis. Allerdings verbrauchen sie bei ihrem Stoffwechsel Sauerstoff. Auf diese Weise bildet sich mit der Zeit in den Zahnfleischtaschen eine “sauerstoffreie Zone”. Das zieht die äußerst anspruchsvollen und weitaus aggressiveren obligat anaeroben Bakterien an – Drittbesiedler, die nur in einer sauerstofffreien Umgebung überleben können. Die Stoffwechselprodukte der fakultativ anaeroben Bakterien bilden außerdem den idealen Nährboden für diese Drittbesiedler. Da die fakultativ anaeroben Bakterien als Wegbereiter für die hochaggressiven Drittbesiedler fungieren, nennt man sie auch Brückenkeime. Je stärker sich die Brückenkeime in der Mundflora vermehren können, desto bessere Lebensbedingungen finden die aggressiven obligat anaeroben Erreger vor. Diese aber sind die eigentlichen Auslöser schwerer Parodontitis-Erkrankungen.
Ob ein Mensch an Parodontitis erkrankt, hängt also immer von der Zahl und der Zusammensetzung der im Mund befindlichen Bakterien ab, was die Wichtigkeit von Bakterientests verdeutlicht. Die Zusammensetzung wiederum ist von vielen Faktoren abhängig – beispielsweise von der individuellen Mundhygiene (Entfernung der bakteriellen Zahnbeläge), aber auch von der Stärke des Immunsystems. Die Ausprägung des Immunsystems sorgt letztlich dafür, wie gut ein Mensch mit einer bakteriellen Infektion wie sie die Parodontitis darstellt, fertig wird. Dies erklärt, warum einige Menschen trotz unzureichender Mundpflege nie an Parodontitis erkranken und umgekehrt.
Obligat anaerobe Bakterien – die Krankmacher
Die obligat anaeroben Parodontitis-Erreger produzieren im Rahmen ihres Stoffwechsels Abfallprodukte in Form von Säuren, die sehr krankmachende Eigenschaften haben. Die Präsenz dieser Erreger im Mundraum zeigt sich in hohen Taschentiefen und Blutungen beim Sondentest. Die übermäßige Anwesenheit dieser Bakterien zeugt von besonders schweren Formen der Parodontitis, welche neben der klassischen mechanischen Parodontitisbehandlung eine Antibiose erforderlich machen. Eine begleitende Behandlung der Parodontitis mit Antibiotika ist jedoch nur dann erfolgreich, wenn das Antibiotikum perfekt auf die schädlich wirkenden Bakterienarten abgestimmt wird. Bakterientests schaffen hier Klarheit.
Der Bakterientest durch Gram-Färbung
Der Bakterientest durch Gram-Färbung wurde nach seinem Erfinder benannt: dem dänischen Zahnarzt Dr. Gram. Hierfür entnimmt der Zahnarzt unter Einsatz spezieller Papierspitzen zunächst fünf Bakterienproben aus den besonders tiefen Zahnfleischtaschen. Diese Proben können übrigens nicht nur für den Gram-Färbetest, sondern auch für die präzisere Erregeranzucht eingesetzt werden.
Für den Bakterientest durch Gramfärbung wird ein Teil der Proben getrocknet, auf einem Glasplättchen fixiert und mit einem basischen Farbstoff gefärbt. Auf diese Weise werden die Keime sichtbar gemacht. Anschließend wird die Probe unter einem Lichtmikroskop untersucht.
Mit Hilfe des nur 5 Minuten dauernden Tests durch Gram-Färbung lassen sich die Parodontitis (Parodontose) – Erreger grob differenzieren. Gram-positive Bakterien verfärben sich blau, gram-negative rot. Der Unterschied zwischen gram-positiven und gram-negativen Bakterien besteht unter anderem im unterschiedlichen Aufbau ihrer Zellwände. Dieser Aufbau lässt wiederum Rückschlüsse auf die physikalischen und chemischen Eigenschaften der Bakterien zu und erlaubt so die Auswahl eines geeigneten Antibiotikums. Allerdings lassen sich mit der Gram-Färbung keine Einzel-Erreger bestimmen.
Bakterienbestimmung durch Erregeranzucht
Die Erregeranzucht ist weitaus präziser als der Gram-Test, weil sich mit dieser Methode des Bakterientests konkret die einzelnen Erreger bestimmen lassen. Diese Art des Bakterientests wird wegen ihrer höheren Aussagekraft häufiger angewandt als der Test durch Gramfärbung und erlaubt eine deutlich besser abgestimmte Auswahl des geeigneten Antibiotikums. Die Erregeranzucht erfolgt im molekularbiologischen Speziallabor durch Anzucht der Keime in der Petrischale. Der Prozess von der Anzucht bis zur Bakterienbestimmung nimmt etwa 24 Stunden in Anspruch.Meist findet sich im Ergebnis eine ungesunde Mischung verschiedener Parodontose-Keime. Zu den typischen Bakterien, die sich in den Zahnfleischtaschen befinden und im Zusammenhang mit einer Parodontitis stehen, zählen beispielsweise
- Porphyromonas gingivalis
- Aggregatibacter actinomycetem-comitans
- Tannerella forsythensis
- Treponema denticola
- Fusobacterium nucleatum
Wann ist ein Bakterientest (Keimtest) sinnvoll?
Ein Bakterientest kann in verschiedenen Situationen sinnvoll sein:Bakterientests bei einer bestehenden Parodontitis (Parodontose)
- bei Zahnfleischtaschen, die tiefer als 4 mm sind
- bei therapieresistenten Parodontitis-Verläufen
- bei besonders aggressiven und sehr schnell fortschreitenden Parodontitis-Verlaufsformen
- bei der aggressiven juvenilen Parodontitis, die bereits bei Kindern und Jugendlichen auftritt
Sonstige Indikationen für einen Bakterientest
Zu den sonstigen Indikationen für einen Bakterientest zählen
- Implantatentzündungen (Periimplantitis)
- Bestimmung des Risikos für Entzündungen im Bereich Zahnhalteapparates im Vorfeld einer Implantat-Versorgung, um späteren Implantat-Verlust zu vermeiden
- eine schnell fortschreitende Karies (dort zum Nachweis des oft dafür verantwortlichen Bakteriums “Streptococcus mutans”)
Was kostet der Parodontitis – Bakterientest?
Derzeit werden die Kosten für den Bakterientest noch nicht von den gesetzlichen Krankenkassen übernommen. Eine Kostenübernahme des Bakterientests durch die privaten Krankenversicherer hängt vom jeweiligen Vertrag ab. Hier sollten sich privat Versicherte vorab erkundigen.
Ihr Zahnarzt wird einen Bakterientest nur empfehlen, wenn er sinnvoll ist und so den Behandlungserfolg erhöht. In diesen Fällen lohnt sich die Investition in den Bakterientest aber auf jeden Fall.